Associação Paulista de Medicina do Trabalho
Diretoria Científica
Monkeypox, Varíola símia, Varíola dos Macacos: O que o médico do trabalho precisa saber
A monkeypox (MPX) é uma doença endêmica nos países da África Ocidental e Central, mas gera preocupação global em virtude de surtos fora do continente africano, como ocorreu nos Estados Unidos da América em 2003. A partir de maio de 2022 vários casos foram identificados em diversos países não endêmicos, como o Brasil, e em 23 de julho de 2022 a Organização Mundial de Saúde decretou estado de emergência sanitária global. Estudos estão em andamento para entender melhor a epidemiologia, as fontes de infecção e os padrões de transmissão. Para evitar que haja um estigma e ações contra os primatas não humanos optou-se por não denominar a doença no Brasil como varíola dos macacos.
O que é a Monkeypox?
É uma infecção viral zoonótica, causada pelo vírus Monkeypox, que pode se espalhar de animais para humanos e entre pessoas.
Quais são os sintomas?
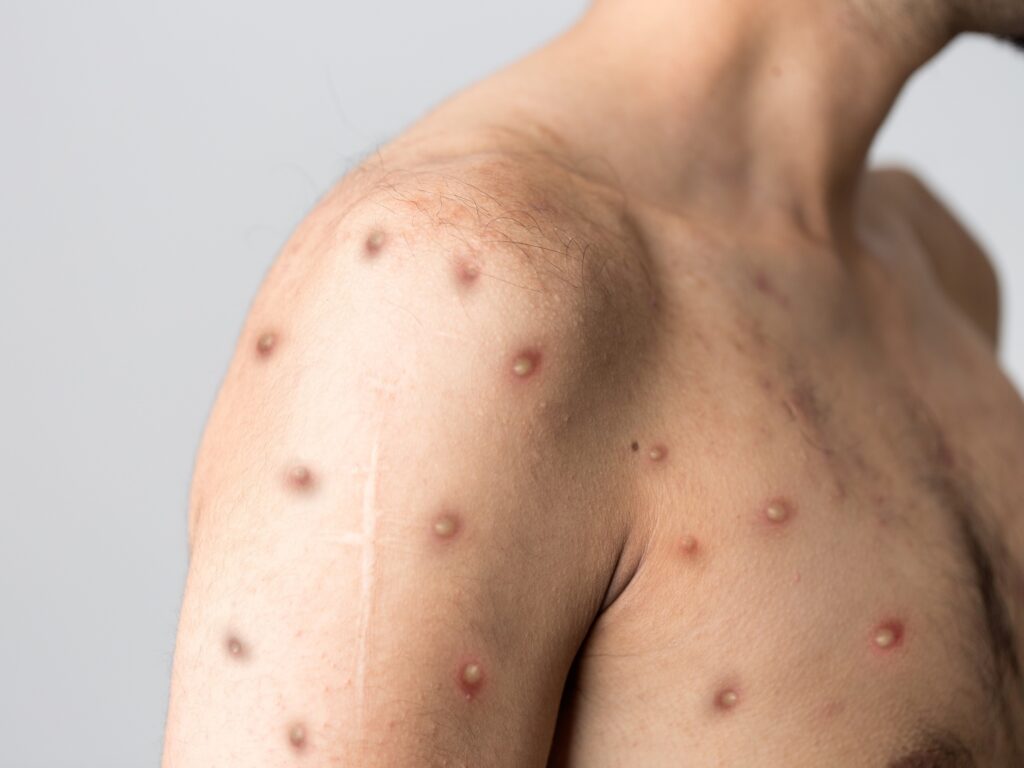
Os sintomas mais comuns incluem febre, cefaléia, mialgias, dorsalgia, astenia e linfadenopatia. Este quadro é seguido ou acompanhado pelo desenvolvimento de um rash cutâneo que pode durar duas a três semanas, com erupções que podem se disseminar por face, palmas das mãos, plantas dos pés, olhos, boca, garganta, virilha e regiões genital e/ou anal do paciente. O número de lesões é variado e evoluem de máculas (lesões com base plana) para pápulas (lesões dolorosas firmes elevadas) para vesículas (preenchidas com líquido claro) para pústulas (preenchidas com pus), seguidas de crostas que secam e caem, com uma nova camada de pele se formando por baixo.
Quanto tempo duram os sintomas?
O período de incubação é de 6 a 13 dias, mas pode variar de 5 a 21 dias. O estágio de invasão, ou febril, pode iniciar imediatamente após a infecção e durar até cinco dias. O estágio subsequente, de erupção cutânea, inicia de 1 a 3 dias após o aparecimento da febre e dura de 2 a 4 semanas. As pessoas permanecem infectantes até que todas as lesões tenham crostas, as crostas tenham caído e uma nova camada de pele tenha se formado por baixo.
Quais os diagnósticos diferenciais?
É importante distinguir o quadro de outras doenças, como catapora, sarampo, infecções bacterianas da pele, sarna, sífilis e alergias associadas a medicamentos. A linfadenopatia durante o estágio prodrômico da doença pode ser uma característica clínica para distingui-la de outros quadros semelhantes.
As pessoas podem ficar gravemente doentes ou morrer de monkeypox?
Na maioria dos casos, os sintomas desaparecem por conta própria dentro de algumas semanas. No entanto, em algumas pessoas, uma infecção pode levar a complicações médicas e até a morte. Recém-nascidos, crianças e pessoas com deficiências imunológicas podem estar em maior risco. As complicações incluem infecções secundárias da pele, pneumonia, confusão mental e problemas oculares.
Como ocorre a transmissão?
O vírus se espalha de pessoa para pessoa através do contato próximo com alguém que tem uma erupção cutânea, inclusive através de contato face a face, pele a pele, boca a boca ou boca a pele, incluindo contato sexual.
Como é feito o diagnóstico?
A detecção de DNA viral por reação em cadeia da polimerase (PCR) é o teste mais recomendado para diagnóstico laboratorial. As melhores amostras para análise são coletadas diretamente da erupção cutânea – pele, fluido ou crostas, ou biópsia, quando possível.
Durante quanto tempo a pessoa transmite o vírus?
São consideradas infectantes até que todas as lesões tenham crostas, as crostas tenham caído e uma nova camada de pele tenha se formado por baixo. Os ambientes podem ser contaminados com o vírus, por exemplo, roupas de cama e toalhas, objetos compartilhados e superfícies. Outra pessoa que tocar nesses itens pode ser infectada.
Úlceras, lesões ou feridas na boca podem ser infecciosas, o que significa que o vírus pode se espalhar por contato direto com a boca, gotículas respiratórias e possivelmente por aerossóis de curto alcance. Possíveis mecanismos de transmissão pelo ar ainda não são bem compreendidos e estudos estão em andamento para saber mais.
Embora a infecção assintomática tenha sido relatada, não está claro se pessoas sem sintomas podem espalhar a doença ou se ela pode se espalhar por outros fluidos corporais. Pesquisas estão em andamento para descobrir se as pessoas podem espalhar o vírus através da troca de fluidos vaginais ou amnióticos, leite materno, sangue ou sêmen durante e após a infecção sintomática.
Quem está em risco de pegar monkeypox?
As pessoas que vivem ou têm contato próximo (incluindo contato sexual) com alguém que tem varíola correm maior risco. Os profissionais de saúde devem seguir as medidas de prevenção e controle de infecções para se proteger enquanto cuidam de pacientes diagnosticados com monkeypox.
Existe vacinação?
As pessoas que foram vacinadas contra a varíola comum podem ter alguma proteção contra o vírus monkeypox. No entanto, esta vacinação parou na maioria dos locais do mundo após a erradicação do vírus na década de 1980. As pessoas que foram vacinadas contra a varíola devem continuar a tomar precauções para proteger a si mesmas e aos outros.
O que deve ser feito em caso de sintomas ou exposição a alguém que teve diagnóstico de monkeypox?
Se você teve contato próximo com alguém que tenha diagnóstico de monkeypox ou um ambiente que possa ter sido contaminado com o vírus, monitore-se de perto quanto a sinais e sintomas, principalmente a temperatura corporal a cada 12 horas, por 21 dias após a última exposição. Limite o contato próximo com outras pessoas o máximo que puder e, quando for inevitável, informe seu contato que você foi exposto ao vírus monkeypox.
Quais são os riscos durante a gravidez?
Mais pesquisas são necessárias para entender melhor os riscos durante a gravidez e como pode ser transmitido para o feto no útero ou para o recém-nascido durante ou após o nascimento ou durante a amamentação. As informações disponíveis sugerem que a infecção durante a gravidez pode ser perigosa para o feto.
Que orientações podem ser feitas para minimizar a transmissão?
O isolamento domiciliar é necessário para reduzir a transmissão, até a resolução das lesões cutâneas. Em casa deve-se preservar o distanciamento mínimo de um metro, uso de máscara, cobrir as lesões com roupas ou bandagens, higienizar superfícies, não compartilhar objetos, garantir a ventilação dos espaços, e outras medidas que reduzam a chance de transmissão.
Existe vacina contra o vírus monkeypox?
Sim. Uma vacina foi recentemente aprovada como medida de prevenção, mas somente as pessoas que estão em risco devem ser consideradas para a vacinação. A vacinação em massa não é recomendada neste momento. Esta vacina ainda não está disponível no Brasil.
Quando suspeitar de um caso de monkeypox no atendimento ambulatorial?
Deve ser considerado um caso suspeito se, a partir de 15 de março de 2022, o trabalhador, de qualquer idade, apresente início súbito de erupção cutânea aguda sugestiva de Monkeypox, única ou múltipla, em qualquer parte do corpo (incluindo região genital), associada ou não a adenomegalia ou relato de febre.
Importante avaliar se tem:
- Histórico de contato íntimo com desconhecido/a(s) e/ou parceiro/a(s) casual(is), nos últimos 21 dias que antecederam o início dos sinais e sintomas OU
- Vínculo epidemiológico com casos confirmados de monkeypox, desde 15 de março de 2022, nos 21 dias anteriores ao início dos sinais e sintomas OU
- Histórico de viagem a país endêmico ou com casos confirmados de monkeypox nos 21 dias anteriores ao início dos sintomas OU
- Vínculo epidemiológico com pessoas com histórico de viagem a país endêmico ou país com casos confirmados de monkeypox, desde 15 de março de 2022, nos 21 dias anteriores ao início dos sinais e sintomas.
Quais as proteções individuais recomendadas para a equipe de saúde utilizar no atendimento de casos suspeitos?
Na triagem deve ser utilizada máscara N95 e óculos de proteção. Caso haja necessidade de contato físico com o paciente com lesões expostas, deve-se paramentar com avental e luvas descartáveis. Lembrar de sempre higienizar as mãos, antes e após o atendimento.
Um trabalhador com monkeypox tem direito a afastamento do trabalho e benefício previdenciário?
Sim, o trabalhador deve ser afastado do trabalho para prevenir a transmissão, mesmo ainda em investigação diagnóstica. Nos casos confirmados caberá o encaminhamento para benefício previdenciário por incapacidade temporária a partir do 16º dia de atestado médico.
Fonte: Organização Mundial da Saúde, Organização Pan-Americana de Saúde, Ministério da Saúde do Brasil