Por Dra. Maria da Glória – Médica Pediatra e Pneumologista Infantil – UFJF
Muitas pessoas consideram a gripe um problema simples, porém essa doença pode ter formas graves e levar a complicações que colocam em risco a vida das pessoas. A gripe é causada por um vírus, da família RNA vírus, chamado Influenza. Conhecemos, atualmente, três (3) tipos de Influenza: A, B, C. O tipo C não preocupa muito, causa infecções brandas. Mas os tipos A e B sofrem modificações (mutações) e podem causar infecções severas. São os responsáveis pelas epidemias observadas anualmente.
O tipo Influenza A é o que apresenta maior variabilidade, com diferentes subtipos (variantes). Essas modificações acontecem nas suas proteínas de superfícies chamadas glicoproteínas. Essas glicoproteínas são as hemaglutininas (H) e neuraminidases (N). Quando falamos no vírus (H1N1), nos referimos a um vírus influenza do tipo A que apresenta a hemaglutiina H1 e neuraminidades N1. Conhecemos principalmente as hemaglutininas H1, H2 e H3 e as neuraminidases N1 e N2. A principal função da hemaglutinina é a ligação do vírus à célula do nosso sistema respiratório e a função da neuraminidase é fazer com que o vírus penetre e se replique nas células.
O vírus Influenza tipo A (H1 N1) é um rearranjo de genes de vírus suínos, aviários e humanos, e provavelmente foi o causador de uma das maiores epidemias mundiais: a gripe Espanhola. Foi, também, o causador da epidemia de Influenza de 2009, nos Estados Unidos e no Brasil.
Já o vírus Influenza B, isolado em 1940, não é muito conhecido porque apresenta uma estabilidade maior que a Influenza A. É dividido em 2 cepas principais (Yamagata e Victória), pode causar surtos, mas dificilmente causa pandemias. Ambas as cepas podem ser prevenidas facilmente com a vacinação da gripe quadrivalente.
Principais epidemias de Influenza
A Gripe Espanhola foi uma pandemia que aconteceu no início do século XX (1918-1919), resultando na morte de 50 milhões de pessoas no mundo, segundo as estatísticas tradicionais. A doença recebeu esse nome por ter sido divulgada pela imprensa espanhola, porém ela não surgiu na Espanha. A provável origem dela foi nos Estados Unidos ou na China. A gripe aproveitou o cenário da primeira guerra mundial e se espalhou pelo mundo. Chegou ao Brasil e atingiu grandes cidades brasileiras, como São Paulo, Rio de Janeiro, Salvador e Recife. Posteriormente estendeu-se para todo o território brasileiro.
Nessa época a tecnologia não permitia que os cientistas estudassem os vírus por microscópicos, não havia os antibióticos, os sistemas de saúde ficaram sobrecarregados, e foi um verdadeiro caos. Muitos medicamentos foram testados e criados. Foi tarefa difícil o discernimento entre tratamentos homeopáticos, alopáticos e charlatanismo. Segundo registros da época, o Instituo Butantan teve o nome ligado ao “Extrato tonsilar” do Dr. Eurico Coelho, e o “Gelsemium”, um tratamento homeopático foi muito difundido, assim como a “Gripina”. Até preparados com o “Formol” foram usados. À época, o governo orientou o uso de aspirina como tratamento e dos sais de quinino como profilaxia, devido a planta de origem, a quina, ser usada por índios para curar a febre. A planta já era usada para casos de malária.
A partir dessa época começou a preocupação quanto à regulamentação das propagandas com medicamentos. Porém, somente em 1976 a propaganda passou a ser regulamentada e em 1988 com a nova constituição federal tornou-se obrigatória a restrição às propagandas de medicamentos, para proteger a população dos riscos à saúde que podem surgir por causa delas. As medidas de prevenção incluíam o isolamento social, com proibições de eventos, fechamento do comércio, bares e escolas. A epidemia foi composta por 3 ondas, sendo a segunda onda mais letal. Acredita-se que em São Paulo, metade da população adoeceu e que 1/3 da população mundial tenha sido afetada.
O vírus H3N2 também é um subtipo do vírus Inflenza A, quem tem a Hemaglutinina (H3) e a neuraminidase (N2). Um rearranjo de genes de vírus suínos, aviários e humanos. Está entre nós desde 1967-68, quando houve a epidemia de Hong Kong, dizimando, segundo a Organização Mundial da Saúde (OMS), um total de 1 milhão de pessoas no mundo. Ele também foi o causador do surto de gripe nos Estados Unidos, em 2018.
Outro subtipo de vírus Influenza que matou aproximadamente 2 milhões de pessoas em 1957-58, na epidemia asiática, com início na China, é o H2N2. Este é um subtipo do Influenza A, de origem aviária (provavelmente gansos), um rearranjo de genes de gripe aviária com gripe humana.
SARS-COV2 – COVID19 & INFLUENZA-GRIPE

No final de 2019, um novo coronavírus, o SARS-CoV-2, surgiu como causa de doença respiratória grave. Em março de 2020, a Organização Mundial da Saúde (OMS) declarou a doença coronavírus 2019 (COVID-19) uma pandemia global. Os sinais e sintomas comuns de COVID-19, por exemplo, febre, tosse e dispneia também podem ocorrer com a doença Influenza. E, com a chegada do inverno sabemos que haverá circulação tanto do SARS-COV-2 quanto da Influenza. Ambos causam doenças respiratórias, transmitidas por saliva ou fluidos corporais, principalmente por tosse ou espirros, ou pelo contato da mão contaminada com os olhos, boca ou nariz. São infecções virais, causadas por vírus RNA (coronavírus e Influenza), acometem mais gravemente tabagistas, idosos, pessoas com doenças crônicas, como diabetes, hipertensão arterial, cardiopatias e imunodeficiências. Mas, existem diferenças importantes entre os dois vírus.
O coronavírus é bem mais contagioso do que o vírus da gripe, tem um período de incubação maior (até 14 dias), sendo possível uma pessoa que não está doente transmitir o vírus, por ser portadora deste vírus na orofaringe. Os quadros podem variar de assintomáticos a graves e requerem mais hospitalizações. Apesar do SARS-COV-2 também ter afinidade pelo aparelho respiratório, como o vírus da gripe, ele pode causar uma doença multissistêmica, ou seja, acomete vários sistemas do nosso organismo, como sistema nervoso, intestino, coração, fígado, rins e aparelho respiratório. Pode ter um tempo de evolução maior, com maior risco de sequelas neurológicas e pulmonares.
As formas de proteção desses dois vírus são as mesmas, como uma higiene de mãos com álcool 70%, lavagem das mãos com água e sabão, evitar tocar os olhos, nariz e boca, evitar compartilhamento de copos e outros utensílios, distanciamento social, uso de máscaras e vacinação.
Vacinação contra Gripe (Influenza 2021) e Covid19 (Sars-cov-2)
Os vírus da gripe normalmente circulam no Brasil, anualmente, mais comumente do final do outono até o início da primavera. A maioria das pessoas que adoecem com a infecção pelo vírus da gripe se recupera sem complicações ou sequelas graves. No entanto, a influenza pode estar associada a doenças graves, hospitalizações e mortes, particularmente entre adultos mais velhos, crianças muito pequenas, mulheres grávidas e pessoas de todas as idades com certas condições médicas crônicas. A gripe também é uma causa importante de faltas ao trabalho e à escola. A vacinação anual de rotina contra influenza, para todas as pessoas com idade ≥6 meses que não têm contraindicações, é recomendada pela Sociedade Brasileira de Imunizações, Sociedade Brasileira de Pediatria e pelo Ministério da Saúde. A vacinação fornece proteção importante contra a doença Influenza e suas complicações potenciais.
Durante a circulação contínua ou recorrente de SARS-CoV-2, concomitantemente com os vírus da gripe durante o outono e inverno, é indicada a vacinação contra a gripe em pessoas com idade a partir de 6 meses, reduzindo a prevalência da gripe e também pode reduzir os sintomas que são confundidos com os sintomas da COVID-19. A prevenção e redução da gravidade da doença Influenza decorrentes da vacinação diminuem demandas ambulatoriais, hospitalizações e admissões em unidades de terapia intensiva, assim como estresse no sistema de saúde dos estados e municípios.
No Brasil, estão liberadas as vacinas: trivalente e quadrivalente contra a Influenza. A vacina trivalente protege contra H1N1, H3N2 e uma cepa da Influenza B. Já a quadrivalente protege contra as 2 cepas da gripe A (H1N1, H3N2) e contra as 2 cepas da gripe B (Yamagata e Victória). A Vacina a ser usada no programa do Governo Federal deste ano (2021) será a produzida pelo Instituto Butantan: Trivalente (H1N1pdm09, H3N2, linhagem B/Victória). A Campanha Nacional iniciará dia 12 de abril e terminará dia 9 de julho, em 3 etapas:
- A primeira etapa de 12 de abril a 10/05, quando serão vacinadas as crianças de 6 meses a 5 anos, gestantes, puérperas, povos indígenas e trabalhadores da saúde.
- A segunda etapa será de 11 de maio a 8 de junho, época em que serão vacinados os idosos e professores.
- A terceira etapa de 9 de junho a 09 de julho, quando serão vacinados os outros grupos prioritários (indivíduos com deficiências permanentes, profissionais das forças de segurança e salvamento, caminhoneiros, trabalhadores de transporte coletivo rodoviário, trabalhadores portuários, funcionários do sistema prisional, jovens de 12 a 21 anos sob medidas socioeducativas, pessoas com doenças crônicas).
Para quem não está no grupo contemplado pela campanha do governo federal ou perdeu o período de vacinação e que deseja se vacinar, existe a possibilidade da vacinação numa clínica privada e completar seu cartão vacinal. Nas clínicas privadas geralmente são oferecidas as vacinas quadrivalentes, que englobam as duas cepas da gripe A e as duas cepas da gripe B. É importante observar a bula do laboratório produtor e ver a partir de qual idade aquela vacina está liberada no Brasil.
Como o SARS-CoV-2 é um novo coronavírus, a experiência clínica com a vacinação contra influenza de pessoas com COVID-19 é limitada. Para aqueles que têm doença aguda com suspeita ou confirmação laboratorial de COVID-19, os médicos podem considerar o adiamento da vacinação contra influenza até que os pacientes não estejam mais enfermos. O consenso médico até o momento é que, as pessoas que tenham a doença Covid19 aguardem 30 dias após o início dos sintomas clínicos para serem vacinados contra Influenza.
Se a vacinação contra influenza for adiada, os pacientes devem ser lembrados de retornar para a vacinação contra influenza assim que se recuperarem de sua doença aguda. Para as pessoas que forem vacinadas contra Covid 19, é necessário que aguardem pelo menos 14 dias para se vacinarem contra a Influenza, e as pessoas que forem vacinadas contra Influenza aguardem pelo menos 14 dias para se vacinarem contra Covid 19. Não há até o momento, estudos de segurança para a administração destas duas vacinas concomitantemente.
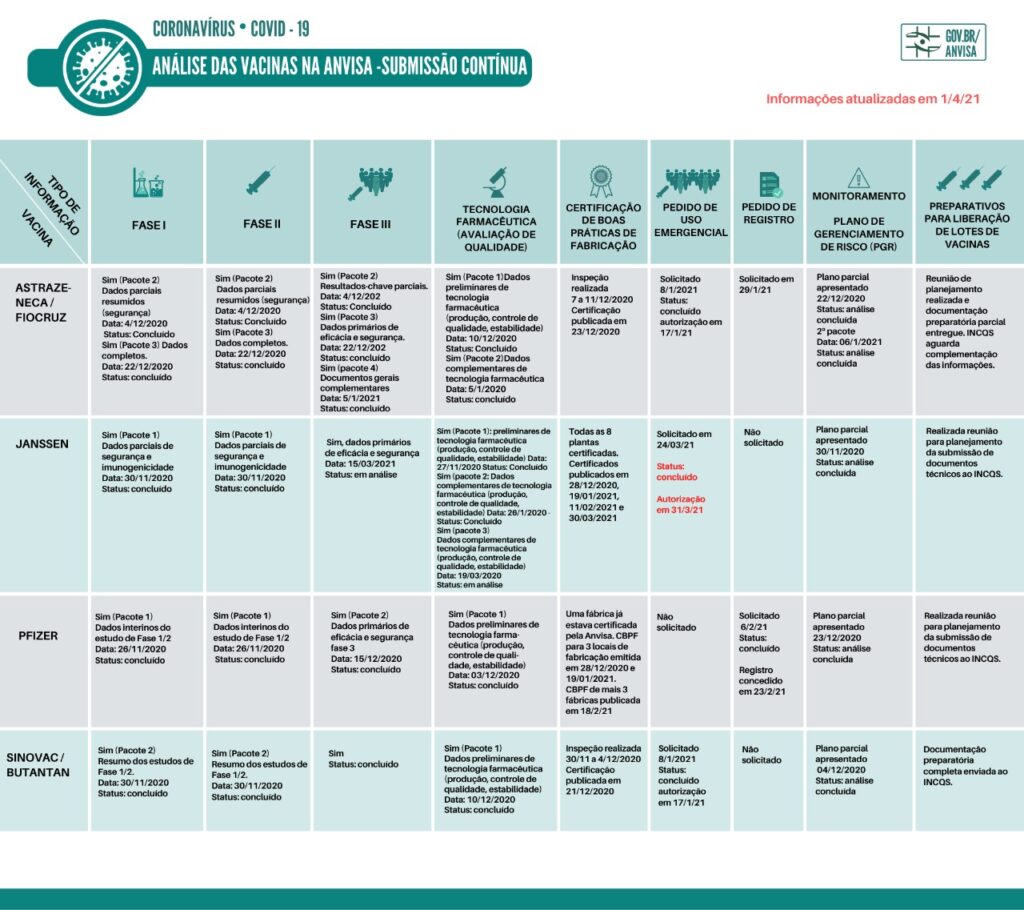
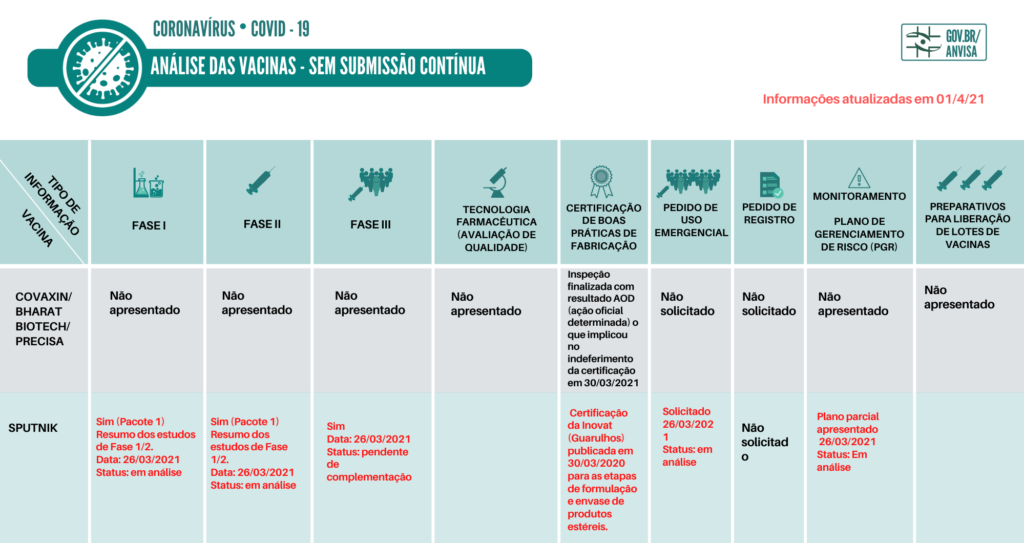
As vacinas liberadas em uso emergencial, até o momento, no Brasil, para a Covid 19 encontram-se no quadro abaixo, assim como, as vacinas registradas para compras e vacinas candidatas a futuras liberações.
Diante do exposto, a Clínica Immunize recomenda as medidas de proteção individual e coletiva para a gripe e para Covid 19, assim como a vacinação contra a Influenza e contra a Covid19.
REFERÊNCIAS
Ministério da Saúde
Agência Nacional de Vigilância Sanitária (ANVISA)
Sociedade Brasileira de Pediatria
Sociedade Brasileira de Imunizações
CDC (Centro de Controle de Prevenção de Doenças- EUA)
Atlas FGV-Gripe Espanhola